По сведениям Европейского центра по контролю и профилактике заболеваний, в Европе продолжается вспышка кори. За прошедший период 2018 г. зарегистрировано более 3000 случаев кори в ряде стран региона (Украина, Румыния, Италия, Великобритания, Греция, Германия, Латвия, Польша, Франция, Швеция).
По состоянию на 13.04.2018 в Гродненской области зарегистрировано 37 случаев заболеваний корью (Волковысский (35), Свислочский (1) районы, г. Гродно (1)), в том числе 37 случаев подтверждены лабораторно, выделен вирус кори В3 Дублин.
Справочно: впервые вирус кори В3 Дублин был секвенирован в 2016 году. На территории Белоруссии ранее не циркулировал. С этим вирусом связаны крупные вспышки кори в Западной Европе (Италия, Румыния, Сербия), выделялся также на Украине.
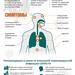
Корь – острое инфекционное заболевание, характеризующееся подъемом температуры тела, общей интоксикацией, воспалительными явлениями со стороны слизистых глаз, верхних дыхательных путей и поэтапным появлением сыпи.
Возбудитель кори – очень летучий вирус, но во внешней среде не устойчив: погибает при комнатной температуре в течение 5-6 часов, еще быстрее под влиянием солнечного света и ультрафиолетовых лучей.
Резервуар и источник инфекции – больной человек. Больной заразен с последних двух дней инкубационного периода до 5 дня от момента появления сыпи.
Естественная восприимчивость людей очень высокая, после заболевания вырабатывается иммунитет на всю жизнь. Повторные заболевания корью редки.
Распространение вируса происходит с капельками слюны, при чихании, кашле, разговоре. С потоком воздуха вирус может разноситься на значительное расстояние. Заражение может произойти при вдыхании воздуха в помещении, где незадолго до этого находился больной корью. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев.
Клиническая картина – инкубационный (скрытый) период до 21 дня.
Начинается заболевание остро. Появляются общее недомогание, головная боль, снижение аппетита, нарушение сна. Повышается температура тела иногда до 39-40˚С.
С первых дней болезни отмечают насморк с обильными слизистыми выделениями. Развивается сухой кашель, у детей он часто становится грубым, «лающим», появляются осиплость голоса, покраснение слизистых век, светобоязнь.
Через 3-5 дней, а у взрослых иногда через 6-8 дней на коже появляется сыпь в виде пятен:
в первый день элементы сыпи появляются на лице, верхней части груди;
на второй день покрывают туловище и верхнюю часть рук;
на третьи сутки элементы сыпи выступают на нижних конечностях, при этом на лице бледнеют.
Период высыпания сопровождается усилением насморка, кашля, слезотечения, светобоязни, повышением температуры тела.
На фоне выздоровления постепенно улучшается самочувствие, нормализуется температура тела, исчезают катаральные симптомы, элементы сыпи бледнеют и исчезают. После исчезновения сыпи на коже можно наблюдать пигментацию и шелушение.
В последнее время корью чаще стали болеть взрослые. Отличительной чертой кори у взрослых является выраженная интоксикация и частое развитие таких осложнений как воспаление легких и среднего уха, поражение сердца и центральной нервной системы.
ДИАГНОСТИКА
Диагноз кори устанавливают по совокупности эпидемиологических и клинических данных:
контакт с заболевшим корью за 9-17 дней до начала катаральных явлений (при митигированной кори – за 9-21 день);
появление пятен Бельского-Филатова-Коплика на фоне выраженных карательных явлений и конъюктивита;
пятнисто-папулёзная сыпь, появляющаяся на 3-4-ый день от начала болезни, сопровождающаяся второй волной лихорадки и усилением насморка, кашля;
этапность высыпаний, пигментация элементов сыпи с последующим отрубевидным шелушением.
ЛАБОРАТОРНАЯ ДИАГНОСТИКА
Для лабораторной диагностики применяются вирусологический и серологический методы исследования. Выявление в сыворотке крови больного (с подозрением на заболевание) специфических антител, относящихся к иммуноглобулинам класса М методом ИФА, является основанием для установления (подтверждения) диагноза «корь».
Взятие крови на исследование осуществляется на 4-5 день с момента появления сыпи и повторно не ранее чем через 10-14 дней от даты взятия первой пробы.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
Диагностические критерии различаются в различные периоды кори. В карательном периоде единственный признак, позволяющий с достоверностью отличить начинающую корь от ОРВИ, прежде всего аденовирусной этиологии,- пятна Бельского-Филатова-Коплика. В период высыпания необходимо проведение дифференциальной диагностики кори с некоторыми инфекционными заболеваниями, сопровождающимися появлением сыпи, а также аллергической экзантемой.
ЛЕЧЕНИЕ
Лечение обычно проводят в стационаре. Постельный режим назначают до нормализации температуры тела. Пища должна быть механически и термически щадящей. Показано обильное питье. Для предупреждения бактериальных осложнений необходим тщательный уход за слизистыми оболочками и кожей. Лекарственная терапия неосложненной кори симптоматическая: жаропонижающие средства (парацетамол), витамины. При гнойном конъюнктивите назначают инстилляции в глаза 20% раствора сульфацетамида, при выраженном рините – сосудосуживающие капли в нос. Частый навязчивый кашель облегчают назначением микстуры от кашля. При развитии осложнений проводят лечение в соответствии с их этиологией, локацией и тяжестью.
МЕРОПРИЯТИЯ В ОЧАГЕ ИНФЕКЦИИ
Первичные противоэпидемические мероприятия проводятся медицинским работником сразу после выявления больного (с подозрением) корью, которые включают:
перепись всех общавшихся с больным (с подозрением) корью;
медицинский осмотр выявленных контактных с целью активного выявления заболевания;
уточнение прививочного анамнеза всех контактных в очаге;
проведение иммунизации вакциной против кори всех контактных, не болевших корью, не привитых против кори, не имеющих сведений о прививках или привитых однократно без ограничения возраста в течение первых 72 часов с момента выявления больного;
медицинское наблюдение за контактными лицами в течение 21 дня с момента выявления последнего случая заболевания.
Контактные лица из очага кори, не привитые и не болевшие ею, не допускаются к плановой госпитализации в медицинские организации до конца периода медицинского наблюдения.
При госпитализации указанных лиц в медицинские организации неинфекционного профиля по жизненным показаниям, в стационаре осуществляются дополнительные санитарно-противоэпидемические мероприятия в целях предупреждения распространения инфекции (изоляция пациента, иммунизация персонала и уточнение сведений об иммунизации у находящихся в организации пациентов).
ПРОФИЛАКТИКА
Основным методом профилактики остается специфическая профилактика от кори – вакцинопрофилактика. Иммунизация против кори осуществляется в рамках Национального календаря профилактических прививок.
Иммунизация детей проводится двукратно, вакцинация осуществляется в возрасте 12 месяцев и в 6 лет – ревакцинация.
Специалисты рекомендуют:
Вам не надо делать прививку против кори перед выездом в другие страны, если у Вас есть сведения о двух прививках против кори или Вы болели корью.
Вам целесообразно сделать прививку против кори перед выездом в другие страны, если Вы не болели корью или у Вас отсутствуют данные о прививках против кори или имеются сведения только об одной прививке (у лиц в возрасте старше 6 лет).
В случае возвращения из поездки за границу и появления симптомов инфекционного заболевания (повышение температуры тела, сыпь, боли в горле, кашель, конъюнктивит (воспаление слизистой оболочки глаз)), следует немедленно обращаться к врачу и акцентировать его внимание на недавнее возвращение из-за зарубежных стран.
Автор: помощник врача-эпидемиолога Зельвенского районного ЦГЭ Потапович В.А.